Ich bólu nigdy nie da się opisać jednym słowem
Otwarcie puszki pandory
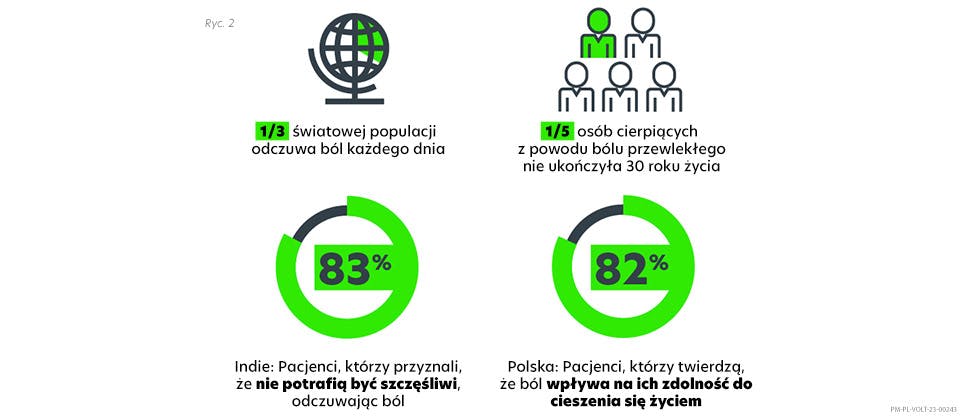
Czasem zapytanie pacjentów o ich odczucia związane z bólem może przypominać otwarcie puszki Pandory. Bez postawienia właściwych pytań niezwykle trudno jest uzyskać pełny obraz odczuwanego przez pacjenta bólu. Nawet gdy pacjent zdecyduje się przed nami otworzyć, może nie powiedzieć wszystkiego, albo dla odmiany mówić bez końca. Jak zatem, przy ograniczonym czasie trwania konsultacji, personel medyczny może najpełniej zrozumieć doznania bólowe pacjentów, aby zapewnić każdemu z nich najbardziej odpowiednią, zindywidualizowaną strategię leczenia bólu? Jak optymalnie wykorzystać czas poświęcany pacjentom?
W leczeniu bólu lepsze rozmowy przekładają się na lepsze wyniki kliniczne

Haleon wyciąga pomocną dłoń
W Haleon wierzymy, że każdemu pacjentowi należy zapewnić optymalny wynik leczenia, którego potrzebuje, by poradzić sobie ze swoim unikalnym doświadczeniem bólu. Celem kampanii #ListenToPain jest dostarczenie przedstawicielom zawodów medycznych wiedzy i narzędzi, które pozwolą im lepiej zrozumieć ból, jaki odczuwają ich pacjenci. Wykorzystując informacje zgromadzone w ramach badania Global Pain Index, stworzyliśmy pięć różnych profili pacjentów opisujących ich podejście i sposoby radzenia sobie z bólem. Opierają się one na dogłębnym zrozumieniu ludzkiego doświadczenia bólu i mogą pomóc nam optymalnie wykorzystać cenne minuty, które możemy poświęcić pacjentowi oraz zindywidualizować strategię jego leczenia.
Dokładamy wszelkich starań, aby udostępniać personelowi medycznemu nowe narzędzia i techniki, dzielić się najnowszymi osiągnięciami i wprowadzać innowacje, które pomogą im lepiej wsłuchiwać się w ból pacjentów zgodnie z mottem #ListenToPain.
Dowiedz się więcej leczenie bólu materiały poniżej

Porady specjalistów dotyczące łagodzenia bólu
Posłuchaj podcastu z Ekspertem dr. hab. n. med. Jarosławem Woroniem na temat stosowania miejscowych niesteroidowych leków przeciwzapalnych w leczeniu bólu mięśniowo-szkieletowego

#ListenToPain
Odkryj spersonalizowane podejście do leczenia bólu. Lepsze wyniki kliniczne dzięki lepszym rozmowom.
Zasoby dotyczące opieki nad pacjentami poświęcone spersonalizowanemu leczeniu bólu
Uzyskaj dostęp do materiałów ułatwiających rozmowę na temat spersonalizowanego leczenia bólu.